2 基本信息
《县域血脂异常分级诊疗技术方案》由国家卫生健康委办公厅、国家中医药管理局办公室于2022年1月26日《关于印发县域慢性肾脏病等慢性疾病分级诊疗技术方案的通知》(国卫办医函〔2022〕34号)印发。
3 发布通知
关于印发县域慢性肾脏病等慢性疾病分级诊疗技术方案的通知
国卫办医函〔2022〕34号
各省、自治区、直辖市及新疆生产建设兵团卫生健康委、中医药管理局:
为贯彻落实《国务院办公厅关于推进分级诊疗制度建设的指导意见》(国办发〔2015〕70号)有关要求,进一步推进分级诊疗相关工作,国家卫生健康委会同国家中医药管理局组织制定了县域慢性肾脏病、高血压、血脂异常、冠状动脉粥样硬化性心脏病、慢性阻塞性肺疾病、脑血管病、糖尿病分级诊疗技术方案(可从国家卫生健康委网站医政医管栏目、国家中医药管理局网站通知公告栏目下载)。现印发给你们,请参照执行。
各省级卫生健康行政部门、中医药主管部门要加强分级诊疗制度建设工作的组织领导,有关工作进展情况及时报国家卫生健康委和国家中医药管理局。
国家卫生健康委医政医管局联系人:王义辉、张牧嘉、王斐
电话:010—68791885
传真:010—68792195
国家中医药管理局医政司联系人:段华鹏、王瑾
电话:010—59957797
传真:010—59957684
附件:
4.县域冠状动脉粥样硬化性心脏病分级诊疗技术方案
国家卫生健康委办公厅 国家中医药管理局办公室
2022年1月26日
4 全文
县域血脂异常分级诊疗技术方案
血脂异常通常包括高胆固醇血症、高甘油三酯血症、混合性高脂血症及低高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)血症等。其中低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)及总胆固醇(total cholesterol,TC)水平升高是动脉粥样硬化性心血管疾病(atherosclerotic cardiovascular disease,ASCVD)的主要危险因素,近年来患病率逐年增高。以他汀为主的降脂药物降低LDL-C水平,可显著减少ASCVD的发病及死亡危险。然而由于担心不良反应等原因,治疗依从性不佳。实施分级诊疗将有助于改变当前血脂管理控制率低下的现状。
基层医疗卫生机构应加强宣教,提高血脂异常知晓率;遵从临床路径,提高治疗率,特别是增加依据ASCVD危险分层规范治疗率;合理随访,提高血脂达标率,减少心脑血管并发症的发病及死亡。
4.1 一、县域不同医疗机构的功能定位
4.1.1 (一)村卫生室。
负责督导群众定期前往乡镇卫生院进行血脂筛查;管理血脂异常患者,督导患者定期复诊,并根据转诊指征实施双向转诊;进行患者随访;有条件的村卫生室开展中医药健康教育和中医药早期干预工作。
4.1.2 (二)乡镇卫生院。
开展血脂异常的早期筛查,进行临床初步诊断;按照县级医院制定的疾病诊疗方案指导监督村医进行规范诊治;指导村医开展患者随访、健康教育、实施双向转诊;指导和协助村医应用县域血脂异常规范管理网络平台监督患者治疗;进行血脂等指标的随访检测,酌情开展并发症筛查。负责中医诊断治疗、随访评估和村级医疗机构中医药健康教育培训。
4.1.3 (三)县级医院。
对原发性、继发性高脂血症、伴发的其他心血管危险因素及ASCVD诊断明确;按照疾病诊疗指南与规范制定个体化治疗方案,有中医药服务能力的医院,应结合患者实际情况,制定规范化的中西医治疗方案;开展肝肾功能、肌酸激酶等生化检测,监测降脂治疗潜在不良反应;指导、实施双向转诊;对基层医疗卫生机构进行技术指导和业务培训;牵头建立县域血脂异常规范管理的网络平台;定期对基层医疗卫生机构的医疗质量和结局进行评估。已加入县域医疗共同体(以下简称“县域医共体”)的社会办医疗机构可在牵头医院统筹下参照本技术方案执行。
4.2 二、分级诊疗服务路径
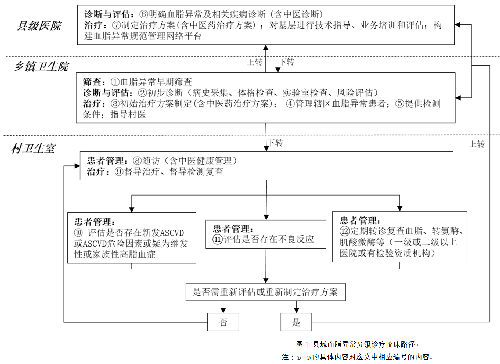
图1 县域血脂异常分级诊疗临床路径
注:①-⑫的具体内容对应文中相应编号的内容
4.3 三、双向转诊标准
4.3.1 (一)村卫生室上转至乡镇卫生院标准。
对疑似血脂异常者转至乡镇卫生院进行初步筛查。
4.3.2 (二)乡镇卫生院上转至县级医院标准。
1.初次筛查(根据症状、体征)疑为血脂异常,但不具备血脂检测条件。
2.疑为家族性高脂血症。
3.疑并存其他危险因素需确诊者。
4.疑伴发ASCVD需确诊者。
7.有中医药治疗需求而乡镇卫生院不能提供相应服务者,或者中医药治疗效果不佳者。
4.3.3 (三)县级医院下转至乡镇卫生院标准。
4.3.4 (四)乡镇卫生院下转至村卫生室标准。
病情稳定,长期随访者,就近医疗。
4.4 四、患者的筛查、诊断与评估
4.4.1 (一)筛查。(①)
4.4.1.1 1.筛查项目。
临床上血脂检测的基本项目为TC、甘油三酯(triglyceride,TG)、LDL-C和HDL-C。其他血脂项目如载脂蛋白(apolipoprotein,Apo)A1、ApoB和脂蛋白(lipoprotein,Lp)(a)的临床意义、干预手段尚不明确,不建议作为常规检测。
4.4.1.2 2.筛查频率。
20~40岁成年人每2~5年测量一次血脂(包括TC、LDL-C、HDL-C和TG);40岁及以上人群至少每年检测血脂一次;心血管疾病高危人群每6个月检测血脂一次;ASCVD患者每3~6个月测定一次血脂。因ASCVD住院患者,应在入院时或24h内检测血脂。
4.4.1.3 3.重点人群。
(1)有ASCVD病史者;(2)存在多项ASCVD危险因素(如高血压、糖尿病、肥胖、吸烟)的人群;(3)有早发性心血管病家族史者(指男性一级直系亲属在55岁前或女性一级直系亲属在65岁前患缺血性心血管病),或有家族性高脂血症患者;(4)皮肤或肌腱黄色瘤及跟腱增厚者。
4.4.2 (二)诊断与评估。(②⑥)
血脂异常的主要危害是增加ASCVD的发病风险。血脂合适水平和异常切点主要适用于ASCVD一级预防目标人群(表1)。
表1 血脂合适水平和异常切点(mmol/L)
分层 | LDL-C | HDL-C | 非HDL-C | ||
理想水平 | <2.6 | <3.4 | |||
合适水平 | <5.2 | <3.4 | <4.1 | <1.7 | |
边缘升高 | 5.2~6.2 | 3.4~4.1 | 4.1~4.9 | 1.7~2.3 | |
升高 | ≥6.2 | ≥4.1 | ≥4.9 | ≥2.3 | |
降低 | <1.0 |
注:主要适用于ASCVD一级预防目标人群
4.4.2.1 1.病史采集。(②)
(1)年龄、起病特点。
(3)个人史及治疗史的询问。
(4)家族史询问:高血压、糖尿病家族史、早发冠状动脉粥样硬化性心脏病等家族史、家族性高脂血症患者。
4.4.2.2 2.体格检查。(②)
4.4.2.3 3.实验室检查。(②⑥)
血脂谱,包括TC、LDL-C、HDL-C和TG。
4.4.2.4 4.血脂异常与ASCVD风险评估。(②⑥)
符合下列任意条件者,可直接列为高危或极高危人群 极高危:ASCVD患者 高危:(1)LDL-C≥4.9mmol/L或TC≥7.2mmol/L (2)糖尿病患者LDL-C 1.8~4.9mmol/L (或)TC 3.1~7.2mmol/L 且年龄≥40岁 | |||
| |||
危险因素 个数* | 血清胆固醇水平分层(mmol/L) | ||
TC 3.1~4.1(或) LDL-C 1.8~2.6 | TC 4.1~5.2(或) LDL-C 2.6~3.4 | TC 5.2~7.2(或) LDL-C 3.4~4.9 | |
无高血压0~1个 2个 3个 | 低危(<5%) | 低危(<5%) | 低危(<5%) |
低危(<5%) | 低危(<5%) | 中危(5%~9%) | |
低危(<5%) | 中危(5%~9%) | 中危(5%~9%) | |
有高血压0个 1个 2个 3个 | 低危(<5%) | 低危(<5%) | 低危(<5%) |
低危(<5%) | 中危(5%~9%) | 中危(5%~9%) | |
中危(5%~9%) | 高危(≥10%) | 高危(≥10%) | |
高危(≥10%) | 高危(≥10%) | 高危(≥10%) | |
| |||
具有以下任意2项及以上危险因素者,定义为高危: ◎收缩压≥160mmHg或舒张压≥100mmHg ◎BMI≥28kg/m2 ◎非HDL-C≥5.2mmol/L(200mg/dl) ◎吸烟 ◎HDL-C<1.0mmol/L(40mg/dl) | |||
图2 血脂异常与ASCVD风险评估
注:*:包括吸烟、低HDL-C及男性≥45岁或女性≥55岁。慢性肾脏病患者的危险评估及治疗请参见特殊人群血脂异常的治疗。ASCVD:动脉粥样硬化性心血管疾病;TC:总胆固醇;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇;非HDL-C:非高密度脂蛋白胆固醇;BMI:身体质量指数(body mass index)
4.4.2.5 5.血脂异常的临床分类。
表2 血脂异常的临床分类
4.4.2.6 6.血脂异常的病因分类。
(1)继发性:是指由于其他疾病所引起的血脂异常,包括肥胖、糖尿病、肾病综合征、甲状腺功能减退症、肾功能衰竭、肝脏疾病、系统性红斑狼疮、糖原累积症、骨髓瘤、脂肪萎缩症、急性卟啉病、多囊卵巢综合征等。某些药物如利尿剂、非心脏选择性β受体阻滞剂、糖皮质激素等也可能引起继发性血脂异常。
(2)原发性:包括两大类。一类是与不良生活方式(如高能量、高脂和高糖饮食、过度饮酒等)有关的血脂异常;另一类是由单一基因或多个基因突变所致,多具有家族聚集性,有一定的遗传倾向,故临床上通常称为家族性高脂血症。
4.4.3 (三)血脂异常的中医诊断与评估。(⑥)
遵循“四诊合参”原则,重点进行病史、中医症状与体征、舌脉诊等综合信息采集,综合评估患者病情。参照2017年发布的《血脂异常中西医结合诊疗专家共识》进行中医诊断和辨证。
4.5 五、患者治疗。(③④⑤⑦⑨)
4.5.1 (一)治疗目的。
在生活方式改善的基础上,根据ASCVD危险程度制定调脂目标,启动治疗及随访,控制伴存的危险因素,以降低ASCVD风险。
4.5.2 (二)健康生活方式及危险因素控制。(④)
1.低脂且均衡饮食(表3)。
表3 降低胆固醇的膳食建议
建议 | |
限制使LDL-C升高的膳食成分 | |
<总能量的7% | |
膳食胆固醇 | <300mg/d |
增加降低LDL-C的膳食成分 | |
2~3g/d | |
水溶性膳食纤维 | 10~25g/d |
总能量 | |
身体活动 | 保持中等强度锻炼、每天至少消耗200kcal热量 |
2.控制体重:维持健康体重(BMI 20.0~23.9kg/m2)。
3.身体活动:建议每周5~7天、每次30min中等强度身体活动。ASCVD患者可行运动负荷试验评估安全性,作为参照指导身体活动。
4.戒烟:避免吸烟及吸入二手烟。
5.限酒:少量饮酒也可使高TG血症患者TG 进一步升高,提倡限制饮酒。
4.5.3 (三)药物治疗。(③⑦)
1.治疗原则:根据个体ASCVD危险程度决定是否启动药物治疗。LDL-C为首要干预靶点,非HDL-C可作为次要干预靶点。
2.治疗目标(表4):
表4 不同ASCVD危险人群LDL-C治疗达标值
ASCVD危险等级 | LDL-C(mmol/L) |
低危、中危 | <3.4 |
高危 | <2.6 |
极高危 | <1.8 |
LDL-C基线值较高不能达目标值者,LDL-C至少降低50%。极高危患者LDL-C基线在目标值以内者,LDL-C仍应降低30%左右。
3.临床调脂达标首选他汀类药物。多数患者适用中等强度他汀,可根据个体情况,适当调整。若胆固醇水平不能达标,与其他调脂药物联合使用。
4.其他血脂异常的干预。
(1)高甘油三酯血症。
血清TG≥1.7mmol/L(150mg/dl)时,首先应用非药物干预措施,包括治疗性饮食、减轻体重、减少饮酒、戒烈性酒等。
若TG水平仅轻、中度升高[2.3~5.6mmol/L(200~500mg/dl)],以降低ASCVD危险为主,根据前述建议选用他汀类药物。经他汀治疗后,如非HDL-C仍未达标,可加用贝特类、高纯度鱼油制剂。
对于严重高TG血症患者,即空腹TG≥5.7mmol/L(500mg/dl),应首先考虑使用主要降低TG的药物,如贝特类、高纯度鱼油制剂或烟酸。
(2)低HDL-C血症。
对于HDL-C<1.0mmol/L(40mg/dl)者,主张控制饮食和改善生活方式,目前无药物干预的足够证据。
5.常用降脂药物。
(1)降低胆固醇药物:包括抑制胆固醇合成的他汀类药物、胆固醇吸收抑制剂及其他如普罗布考、胆酸螯合剂、多廿烷醇等。
1)他汀类:他汀是目前主要的降胆固醇药物,适用于高胆固醇血症、混合性高脂血症和ASCVD患者。中等强度及高强度他汀类药物列表如下(表5)。
表5 中等强度及高强度他汀类药物
高强度 (每日剂量可降低LDL-C≥50%) | 中等强度 (每日剂量可降低LDL-C25%~50%) |
阿托伐他汀40~80mg (80mg国人经验不足,须谨慎使用) | 阿托伐他汀10~20mg |
瑞舒伐他汀20mg | 瑞舒伐他汀5~10mg |
氟伐他汀80mg | |
洛伐他汀40mg | |
匹伐他汀2~4mg | |
普伐他汀40mg | |
辛伐他汀20~40mg | |
血脂康1.2g |
他汀应用取得预期疗效后应继续长期应用,如能耐受应避免停用。如果应用后发生不良反应,可采用换用另一种他汀、减少剂量、隔日服用或换用非他汀类调脂药等方法处理。
绝大多数人对他汀的耐受性良好,其不良反应多见于接受大剂量他汀治疗者。包括:肝功能异常,主要表现为转氨酶升高,发生率约0.5%~3.0%,呈剂量依赖性。血清丙氨酸氨基转移酶(alanine aminotransferase,ALT)和(或)天(门)冬氨酸氨基转移酶 (aspartate aminotransferase,AST)升高达正常值上限3倍以上及合并总胆红素升高患者,应减量或停药。对于转氨酶升高在正常值上限3倍以内者,可在原剂量或减量的基础上进行观察,部分患者经此处理后转氨酶可恢复正常。失代偿性肝硬化及急性肝功能衰竭是他汀类药物应用禁忌证。
肌肉不良反应,包括肌痛、肌炎和横纹肌溶解。患者有肌肉不适和(或)无力,且连续检测肌酸激酶呈进行性升高时,应减少他汀类剂量或停药。
其他不良反应还包括新发糖尿病、头痛、失眠、腹痛、恶心等,总体发生率不高。
依折麦布有效抑制肠道内胆固醇的吸收,安全性和耐受性良好,推荐剂量为10mg/d。可与他汀联用增强疗效;或单独用于他汀不耐受的患者。禁用于妊娠期和哺乳期。
3)其他。
包括普罗布考、胆酸螯合剂、多廿烷醇、红曲提取物及相关制剂等,具有一定降胆固醇作用,可参考相关指南酌情使用。
1)贝特类。
贝特类通过激活过氧化物酶体增殖物激活受体α(peroxisome proliferator-activated receptor alpha,PPARα)和激活脂蛋白脂酶(lipoprotein lipase,LPL)而降低血清TG水平和升高HDL-C水平。
常用的贝特类药物有:非诺贝特片每次0.1g、每日3次;微粒化非诺贝特每次0.2g/次、每日一次;吉非贝齐每次0.6g、每日2次;苯扎贝特每次0.2g、每日3次。
常见不良反应包括肝脏、肌肉和肾毒性等,血清肌酸激酶和ALT水平升高的发生率均<1%。
2)烟酸类。
烟酸也称作维生素B3,属人体必需维生素。大剂量时具有降低TC、LDL-C和TG以及升高HDL-C的作用,但患者耐受性差。常见不良反应包括颜面潮红、皮疹,其他有肝脏损害、高尿酸血症、高血糖、棘皮症和消化道不适等。慢性活动性肝病、活动性消化性溃疡和严重痛风者禁用。
3)高纯度鱼油制剂。
主要成份为n-3脂肪酸即ω-3脂肪酸。常用剂量为每次0.5~1.0g、每日3次,主要用于治疗高TG血症。不良反应少见,发生率约2%~3%,包括消化道症状,少数病例出现转氨酶或肌酸激酶轻度升高,偶见出血倾向。
6.新型调脂药物。
包括前蛋白转化酶枯草溶菌素9(proprotein convertase subtilisin/kexin type 9,PCSK9)抑制剂等,目前成本较高,可及性差。
7.常用联合用药建议。
(1)他汀与依折麦布联合应用。
两种药物分别影响胆固醇的合成和吸收,可产生良好协同作用。对于中等强度他汀治疗胆固醇水平不达标或不耐受者,可考虑中/低强度他汀与依折麦布联合治疗。
(2)他汀与贝特联合应用。
两者联用能更有效降低LDL-C和TG水平及升高HDL-C水平。适用于有严重高TG血症的混合型高脂血症患者,以及高危心血管疾病患者他汀类治疗后仍存在TG或HDL-C水平控制不佳者。
应重视他汀类和贝特类药物联用时的安全性。非诺贝特与他汀类药物合用安全性相对较好。开始合用时他汀宜用小剂量,采取白天服贝特类药物、晚间服用他汀类药物的方式,避免血药浓度显著升高,并密切监测肌酶和肝酶变化。如无不良反应,可逐步增加他汀剂量。
(3)他汀与n-3脂肪酸联合应用。
他汀与鱼油制剂n-3脂肪酸联合应用可用于治疗混合型高脂血症,且不增加各自的不良反应。服用较大剂量n-3脂肪酸有增加出血的危险,并增加糖尿病和肥胖患者热卡摄入,不宜长期应用。
4.5.4 (四)中医药治疗。(⑦)
根据具体病情,参照2017年发布的《血脂异常中西医结合诊疗专家共识》,根据患者辨证分型合理选择中药和中医非药物疗法。
4.6 六、患者管理
4.6.1 (一)医疗机构管理。(⑧⑩⑪⑫)
1.医疗机构应对血脂异常患者按照ASCVD危险评估的分层进行分级管理(表6)。特殊人群血脂异常的管理参见《中国成人血脂异常防治指南》(2016年修订版)。
表6 ASCVD危险分层及分级管理
项目 | 一级管理 | 二级管理 |
ASCVD危险评估 | 低危、中危 | 高危、极高危 |
建立健康档案 | 立即 | 立即 |
非药物治疗 | 立即开始 | 立即开始 |
药物治疗(确诊后) | 可非药物治疗3个月后不达标时启动 | 立即开始 |
随访周期 | 6~12个月一次 | 3~6个月一次 |
6~12个月一次 | 3~6个月一次 | |
随访合并的危险因素 | 6~12个月一次 | 3~6个月一次 |
随访合并症 | 6~12个月一次 | 3~6个月一次 |
必要时 | 必要时 |
2.由村卫生室、乡镇卫生院建立患者健康档案和专病档案,及时做好电子信息登记和报告工作,并与居民健康档案相衔接,确保健康档案随患者转移。
3.充分发挥信息化支撑作用。加强信息化建设,推进互联网等技术在县域分级诊疗中的应用,逐步统筹县域电子健康档案和电子病历设计规范,推动实现县域医共体内转诊患者信息的互联互通、检查资料共享和结果互认。
4.6.2 (二)患者自我管理。
1.提倡血脂异常患者自我管理,也可以成立自我管理小组等互助组织,与其他患者交流经验。在专业人员的指导下,认识血脂异常的危害,提高防治知识知晓率,戒烟限酒、调整饮食、适当运动、心理平衡,学习并正确认识降脂药物可能出现的不良反应和注意事项,增强防治血脂异常的主动性及药物治疗的依从性,提高药物治疗作用及副作用等知晓率。增进医患沟通,提高医疗依从性,遵医嘱执行检查和治疗,定期随访,执行干预行为,并提高医嘱执行率、干预行为知晓率。
4.6.3 (三)启动治疗前后管理流程及注意事项。
1.饮食与非药物治疗者,开始3~6个月应复查血脂水平,如血脂控制达标,则继续非药物治疗,但仍须每6个月至1年复查,长期达标者可每年复查一次。
2.服用调脂药物者,需要进行更严密的血脂监测。参照2016版《中国成人血脂异常防治指南》,启动药物治疗前检测肝功能、肌酸激酶,进行安全性评估;首次服用调脂药者,应在用药6周内复查血脂及转氨酶和肌酸激酶。血脂达标且无药物不良反应者,逐步改为每6~12个月复查一次。如治疗3~6个月后血脂仍未达标,则需调整药物剂量、种类或联合治疗,并在治疗6周内复查。
3.治疗性生活方式改变和调脂药物治疗需长期坚持,才能有更大临床获益。