4 别名
kock膀胱;kock pouch
5 分类
7 概述
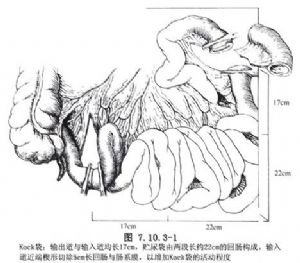
可控性回肠膀胱术又称为Kock膀胱。可控性回肠膀胱术是对回肠膀胱术的改进,该法应用回肠套叠形成抗返流乳头瓣,防止尿液外溢,以去除回肠膀胱术所必须依赖的尿袋。由Kock等于1975、1982年先后报道,1984年Skinner等做过一些技术改进,现已为临床经常采用。本手术的基本方式是取一段带系膜的游离回肠,其两端各套叠成一个乳头瓣,分别起抗反流和控制溢尿的作用;双侧输尿管与回肠输入段吻合,关闭该段回肠断端;回肠中央段对折,侧侧吻合成尿袋(贮存尿液);回肠输出段行腹壁造口(图7.10.3-1)。手术成功后,尿液不会溢出体外,由病人自行插管排尿。本手术的主要优点是病人可获得一个较好的人工膀胱(回肠袋),该回肠袋具有压力低(1.74~1.96kPa,15~20cmH2O)、容量大(500~800ml)、可控程度高以及很少发生反流和电解质酸碱失衡等特点,病人每4~8h自行插管排尿1次,颇为方便。由于不需佩带尿袋,病人生活质量明显提高,被认为是当今肠道代膀胱手术的重大进展。主要缺点是手术创伤大,费时长(肥胖者尤然),体质较差者难以承受;回肠袋的创缘(切口)甚长,分离系膜、乳头瓣形成、吻合、残端关闭和腹壁造口等诸多操作均在腹腔内进行,因此术后可能发生肠梗阻、乳头瓣套叠滑脱、输尿管-回肠吻合口瘘和回肠袋坏死等早期并发症;晚期并发症有回肠袋腹壁造口尿液外溢和插管排尿困难,处理较难。
8 适应证
可控性回肠膀胱术适用于:
1.因膀胱、尿道或女性内生殖器官的恶性肿瘤已行膀胱全切除(total cystectomy)或盆腔脏器切除者,或者上述病变无法切除但已发生尿路梗阻者。
3.神经源性膀胱(neurogenic bladder)引起的膀胱输尿管反流、反复尿路感染和肾功能严重受损者。
5.间质性膀胱炎、坏死性膀胱炎等引起的膀胱严重挛缩,呈尿失禁状态者。
7.已做过其他尿流改道手术(如回肠膀胱术)而不愿意继续佩带尿袋者或手术效果不满意者,可改做本手术。
9 禁忌症
1.泌尿系感染未能控制者;伴有上尿路肿瘤、结石或肾脏其他严重疾病者。
2.腹部外伤、手术或炎症所致的肠粘连者,腹腔结核、肿瘤、炎症或回肠已广泛切除者。
3.其他系统存在的严重疾病有可能导致手术危险者。
5.体质较弱者(肾功能受损者尤然),不宜选用本手术;盆腔放射治疗会影响到术后回肠创缘的愈合,故此类病例更应慎重选用,以免术后发生吻合口瘘和回肠袋坏死(瘘)等并发症。
11 术前准备
1.为避免术后发生集尿器周围溢尿,宜将集尿器试佩戴于右下腹部,选定出回肠膀胱造口的最佳位置,并予以标志之。
2.肠道准备 有肠道蛔虫者,应驱蛔虫治疗。术前2~3d半流质,口服新霉素1g,每日4次,或链霉素0.5g,每日3次,加服甲硝唑0.2g,每日3次和维生素K 8mg,每日3次。术前清洁灌肠。
4.备血600ml。
13 手术步骤
13.1 1.体位
仰卧,头低位。
13.2 2.切口与显露
腹壁造瘘口的部位选择、腹部切口位置的选择和输尿管的分离均与回肠膀胱术相同。
13.3 3.游离肠段
进入腹膜腔后,找到回盲肠部,在距回盲部50cm处游离带系膜咽肠段60~70cm,远端12~15cm用于建立出口和抗水外溢的肠套叠乳头瓣;近端12~15cm用于输尿管植入和建立抗返流的肠套叠乳头瓣[图 ⑴]。
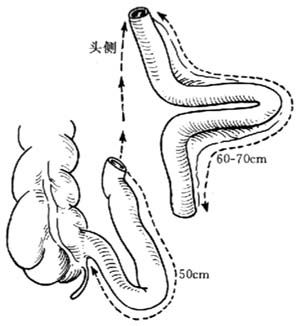
⑴游离回肠段放置成u型,远端向头侧,u型底向左
13.4 4.切开肠腔
先将中段40cm回肠对折或u形,用3-0号尼龙线连续缝合系膜对侧缘浆肌层,使u形固定,紧靠缝线切开肠壁,近侧端多切开3cm使回肠袋形成后两个乳头瓣不在一个平面上,用可吸收肠线连续缝合吻合口后壁全层[图 ⑵]。

⑵肠系膜做一开口,取约1cm宽的腹直肌前鞘或尼龙绸通过此开口
13.5 5.形成乳头瓣
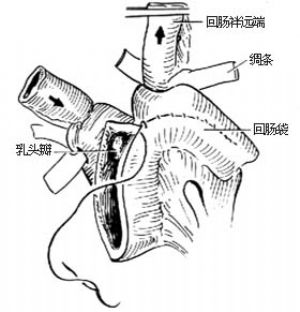
通过切开的肠腔,把未切开的两端回肠拉入,分别形成5cm长的套叠,套叠的间隙及外缘分别用丝线缝合固定4排,建立近端抗返流,远端抗外溢的肠套叠乳头瓣,在近侧和远侧端肠管近套叠段肠系膜上作一小口,取约1cm宽的腹直肌前鞘或尼龙绸通过此口[图 ⑶],以防滑脱。

b.胃肠缝合器固定,防止肠套叠滑脱
13.6 6.植入输尿管
缝合关闭游离回肠段的近侧端,并于此端和抗返流瓣基底之间将两侧输尿管植入回肠,其内留置支架导管。
13.7 7.形成回肠袋
将切开的回肠袢外缘对折,用可吸收缝线作全层内翻连续缝合,形成吻合口前壁,并用3-0号尼龙线作浆肌层加强缝合,完成潴尿回肠袋[图 ⑷]。将回肠袋下推至盆腔内,关闭系膜间隙。
⑷对折缝合形成回肠袋
13.8 8.固定
将位于肠套叠乳头瓣基部的腹直肌前鞘条或尼龙绸条缝合成环状,其中部分位于套叠肠壁之间,牢固固定,以防止套叠滑脱。再于中部腹直肌前鞘及腹壁皮肤作圆形切口,劈开腹直肌并向头侧延长,以容纳回肠系膜。将尼龙绸套带缝合固定于前鞘,建立平的腹壁回肠造口[图 ⑸],通过造口放置引流管至回肠袋。

如果由回肠膀胱术改作本手术,则将输尿管移植段回肠接到可控回肠膀胱的近端,亦可利用此段回肠套叠形成抗返流乳头瓣。
为预防缝合过紧而致肠壁糜烂和系膜楔入以致套叠回肠滑脱,可在计划套叠的回肠系膜上形成7~8cm长的无系膜区(开窗),并将固定肠管用的尼龙绸(腹直肌前鞘)增宽为2.5cm,于无系膜区外侧穿过系膜,围绕回肠,部分嵌进套叠肠壁之间,内衬手指,用不吸收缝线将绸条缝合成环状,并固定于两旁肠壁[图 ⑹]。

⑹开窗形成近8cm的无系膜区以利套叠
14 术中注意事项
2.用于固定套叠的绸带环缝合不能过紧,以免造成套叠部肠管的血运障碍。但也不宜过松,以免滑脱。
3.可控性回肠膀胱术的关键是抗返流和抗外溢两个肠套叠乳头瓣,此瓣好滑脱或坏死,一旦发生,手术即失败。在回肠袋进出端,回肠的开窗无系膜区是防止滑脱的措施,但要严格掌握7~8cm的长度,过长将影响肠管的活力。
15 术后处理
1.将2根输尿管支架管和回肠袋引流管分别接上引流管和玻璃瓶,收集尿液。
2.禁食,持续胃肠减压。肛门排气后,停止胃肠减压,进流质饮食,2~3d后改为半流质饮食。
4.用等渗盐水或1∶5000呋喃西林液冲洗回肠袋引流管,以排出肠袋内粘液和血块,每天1~2次。必要时,用庆大霉霉素液(16万U/等渗盐水500ml)冲洗双侧输尿管支架管。
5.术后2周左右,拔除双侧输尿管支架管。术后第3周开始,间断钳夹阻断回肠袋引流管。夹管阻断尿液引流,开始持续时间为1h,然后逐渐延长到4~6h。术后第4周,拔除回肠袋引流管,每2h插管排尿1次,以后延长到4~6h(最长达8h)1次。指导病人练习自家插管排尿。
6.出院前,进行回肠袋造影,了解回肠袋充盈情况,有无压迹、缺损和输尿管反流。出院后,每3~4个月随访1次。随访内容包括:每天自家插管排尿的次数和尿量,自控排尿功能(有无溢尿和插管困难),残余尿,尿常规,尿培养,肾功能和血液生化指标等。必要时,应进行双肾区B型超声波检查、尿路平片、静脉尿路造影和回肠袋造影。
16 并发症
起初,术后早期并发症主要是乳头瓣套叠滑脱(约50%),而不得不再次手术。但是,自从改进建立乳头瓣的方法后,此并发症很少发生。目前,本手术的早期并发症的发生率为16.5%左右,有肠梗阻、回肠袋肠壁坏死和输尿管-回肠吻合口瘘等。
本手术的晚期并发症以回肠袋腹壁造口溢尿和插管困难最为常见。
1.腹壁造口溢尿 可在回肠袋引流管拔除后即刻或数月后发生。溢尿可逐渐明显,亦可突然出现。其原因有乳头瓣套叠滑脱、乳头瓣纤维化、乳头瓣基底部假道形成(胃肠缝合器的金属钉外周小孔形成或者乳头瓣局部坏死)、部分系膜套入乳头瓣内等。一旦出现明显溢尿,应考虑手术纠正。方法是沿原腹壁切口进入腹腔,游离出回肠袋的输出段及其乳头瓣,在回肠袋做一小切口,即可查明溢尿的原因。若为乳头瓣滑脱或活动度过大,可用3-0尼龙线间断缝合乳头瓣浆肌层,使之固定;若为假道形成,消除病因(如上述金属缝合钉外周的小孔和局部坏死后瘘口形成),予以修补;若为乳头瓣大部分坏死和纤维化,则应取邻近回肠15cm重建套叠乳头瓣和输出段,再与回肠袋吻合和重建腹壁造口;若发现为部分系膜套入乳头瓣内,则应拆去乳头瓣的固定缝线,剥离该处肠管的系膜,使之成为无系膜区,再重新缝合固定乳头瓣。
2.插管排尿困难 此并发症常伴有腹壁造口溢尿,其原因及其处理同上述。只有少数病例仅有插管排尿困难而无腹壁造口溢尿,其原因多为回肠袋输出段过长或者成角。如施行腹壁造口扩张术无效,可手术探查,切除过长的输出段或者纠正其成角,再将输出段回肠壁缝合固定于腹直肌前鞘。特别要注意将系膜侧肠壁缝合固定在腹直肌前鞘上,以免术后再次出现成角。
3.其他并发症 偶有固定乳头瓣的金属钉裸露处形成结石,此时经内镜即可顺利取出。本手术后菌尿比较常见,但多无症状,也很少引起肾盂肾炎。只要未发现回肠袋输尿管反流和输尿管-回肠袋吻合口狭窄所引起的肾积水,则无需处理菌尿。手术占用回肠近80cm,所以术后有少数病人出现腹泻,但多无肠道吸收障碍,一般于术后3个月内自行消失。部分病人于术后3个月内,可能发生血尿素氮和血肌酐轻度增高(术前存在肾功能损害者尤然),一般于6个月内多可恢复到正常。个别病人术后可能出现口渴、多饮、乏力、呕吐和二氧化化碳结合化碳结合力偏低等代谢性酸中毒的表现,此时应持续补充碱性药物2~3个月,上述临床表现均可逐渐好转和消失。